Мы боимся микрограммов проверенной вакцины, но бездумно колем себе сильнейшие антибиотики на дому — это опасный парадокс современного общества. Сегодня, когда инфекции мутируют и становятся агрессивнее, вакцинация и профилактика инфекционных и неинфекционных заболеваний остаются единственным надежным способом не просто выжить, а сохранить качество жизни на десятилетия вперед.
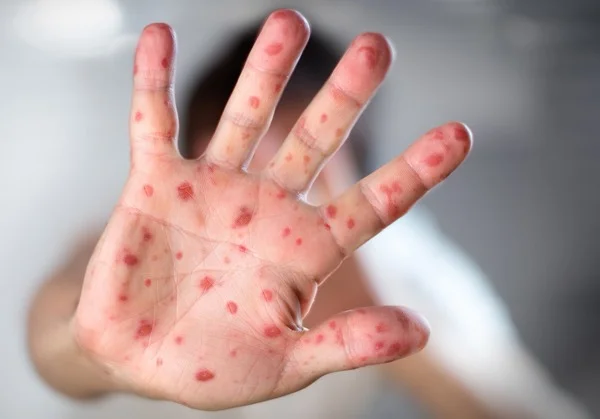
Несмотря на то, что по количеству случаев корь уступает ОРВИ, она по-прежнему является опасной инфекцией среди детской заболеваемости. По данным Республиканского центра иммунопрофилактики, вспышка кори, наблюдаемая в стране с 2023 года, была обусловлена снижением охвата плановой иммунизацией и ростом отказов от прививок. Анализ заболеваемости показал, что 94% заболевших не были привиты против кори, что подтверждает ключевую роль вакцинации в предотвращении распространения инфекции.
В результате принятых масштабных мер в 2025 году в Кыргызстане достигнуто выраженное снижение заболеваемости корью на 37,7%. Число зарегистрированных случаев сократилось с 14 380 в 2024 году до 8 962 в 2025 году. С сентября по декабрь 2025 года наблюдалось резкое снижение, свидетельствующее о стабилизации эпидемиологической ситуации и эффективности усиленной вакцинации. В январе 2026 года в республике было зарегистрировано всего 22 случая. Большинство случаев зафиксировано в Бишкеке, единичные — в Чуйской, Джалал-Абадской, Ошской и Нарынской областях. Заболеваемость преимущественно регистрируется среди детей, особенно в возрастной группе 1–4 года, что подчеркивает важность своевременного получения плановых прививок.
Как рассказала доцент кафедры детских инфекционных болезней КГМА, кандидат медицинских наук Дамирахан Чыныева, корь не зря называют «подъездной инфекцией»: её возбудители настолько летучи, что легко проникают через вентиляционные шахты, оконные щели и форточки, распространяясь по всему многоэтажному дому. Индекс заразности кори составляет практически 100%. Это означает, что любой не болевший и не привитый ребёнок при контакте с вирусом заболеет почти гарантированно.

Ситуация осложняется тем, что под удар попадают самые незащищенные: дети до года ещё не подходят по возрасту для плановой вакцинации — в Кыргызстане первая прививка делается в 12 месяцев, ревакцинация проводится в 2 года вместо прежних 6 лет.
«При обнаружении первых признаков инфекции, особенно если в доме есть случаи кори, рекомендуем не вести ребёнка в поликлинику, а вызывать врача на дом. Его нахождение в общественном месте или поликлинике провоцирует резкий рост заболеваемости. Изоляция в домашних условиях или в специальном боксе стационара – это единственный эффективный способ разорвать цепочку заражений и остановить эпидемию. Ведь инкубационный период может длиться до 21 дня, а первые явные симптомы проявляются в среднем через 9–14 дней», - поделилась Дамирахан Чыныева.
Антибиотик — не панацея
К сожалению, сегодня главными союзниками вирусов становится позиция родителей-антиваксеров, где тысячи детей лишаются своего законного «иммунного щита». Кроме того, самые серьёзные трудности в работе врачей возникают тогда, когда пациенты поступают в стационар слишком поздно, потеряв драгоценное время на самолечение. Одной из самых опасных ошибок остаётся попытка лечить вирусные инфекции антибиотиками.

«Антибиотик — не панацея. Он абсолютно бесполезен против вирусов, вызывающих корь, краснуху или ветряную оспу. Антибактериальные препараты не действуют на возбудителей этих болезней и не могут предотвратить их развитие. Мы назначаем антибактериальную терапию только в тех случаях, когда на фоне вирусного заболевания возникают вторичные бактериальные осложнения. К ним относятся пневмония, бронхит, пиелонефрит и другие инфекции мочевыводящих путей», - отметила доцент.
Вместе с тем особую тревогу врачей вызывает катастрофический рост устойчивости бактерий к препаратам, вызванный бесконтрольным приёмом лекарств в период пандемии COVID-19.
«Широкое и зачастую неоправданное использование антибиотиков, особенно группы цефалоспоринов, привело к тому, что популярный ранее цефтриаксон во многих случаях перестал помогать. Бактерии «научились» защищаться от него, и теперь, когда пациенту действительно нужна помощь при тяжёлой пневмонии, проверенный препарат может оказаться бесполезным. Помимо потери эффективности, самостоятельное использование сильных антибиотиков несёт прямую угрозу жизни: в домашних условиях люди часто подбирают дозу «на глаз» или прекращают приём, как только стало чуть легче. Были зафиксированы летальные исходы, когда пациенты самостоятельно использовали антибиотики в сочетании с лидокаином», - поделилась она.
Этот наглядно показывает, к чему приводит недоверие к официальной медицине и вера в «советы из интернета». Когда человек боится вакцины, но при этом бездумно колет себе серьёзные препараты на дому — это две грани поведения. Разрыв между страхом и безрассудством создаёт критическую ситуацию для здравоохранения.
Больше, чем просто детские болезни
Вакцинация КПК защищает сразу от трёх опасных вирусов: кори, паротита и краснухи. Если саму болезнь ребёнок может перенести, то её последствия часто оказываются необратимыми. Простая процедура в детстве, как прививка, – это защита возможности ребёнка стать родителем через 15–20 лет.
«Паротит особенно опасен для подростков и молодых людей. У мальчиков старше 14 лет вирус часто поражает яички (орхит), а у девочек – яичники. В будущем это может обернуться бесплодием. Сама по себе краснуха у детей может протекать относительно легко, но она опасна для беременных женщин. Если будущая мама, не имеющая иммунитета, заразится в первом триместре, вирус практически гарантированно атакует плод. Ребёнок может родиться с тяжёлыми пороками развития (синдром Грегга) – слепота, глухота или тяжёлая тугоухость, пороки сердца и других внутренних органов», - подчеркнула Дамирахан Чыныева.

Кроме того, неустойчивая погода тоже диктует свои правила. Резкие перепады температур провоцируют всплеск вирусных инфекций, которые быстро спускаются в нижние дыхательные пути. В стационары всё чаще поступают дети с тяжёлыми проявлениями ОРВИ: с одышкой, бронхитом, крупой. Хотя сейчас нагрузка на больницы ниже, чем в пиковые месяцы, как ноябрь и декабрь, расслабляться ещё рано. С наступлением летнего сезона начнётся рост больных с кишечной инфекцией.
Профилактика всегда дешевле лечения
Стоимость одной дозы вакцины или профилактического осмотра несопоставима с затратами на лечение запущенной болезни. Если прививка стоит условно несколько сотен сомов или бесплатна в рамках госпрограмм, то курс антибиотиков, капельниц, а тем более пребывание в реанимации при тяжёлых осложнениях обходится в десятки и сотни тысяч сомов.
Кроме того, многие инфекции оставляют след на всю жизнь. Лечение их последствий, например поражений сердца после дифтерии или хронических болей в суставах после краснухи, нередко растягивается на долгие годы и требует пожизненных трат на дорогостоящие медикаменты. В условиях, когда медицинские услуги и препараты постоянно дорожают, своевременный визит к врачу остаётся самым доступным и надёжным способом защитить себя от непредвиденных ударов по здоровью и бюджету, которые гораздо проще предупредить, чем пытаться исправить годами.
Заведующая отделом профилактики инфекционных заболеваний РЦУЗиМК Айжаркын Эгембердиева напоминает, что вакцинация – один из самых эффективных и научно доказанных способов профилактики инфекционных заболеваний.

«Благодаря прививкам человечество смогло победить натуральную оспу и значительно снизить распространённость таких опасных заболеваний, как полиомиелит, дифтерия, корь. Вакцины защищают не только конкретного человека, но и окружающих, особенно детей раннего возраста, пожилых людей и людей с хроническими заболеваниями. Вакцинация – это инвестиция в здоровье семьи и общества».
Из-за тревоги за своё здоровье, недостатка понятной информации и недоверия к официальным источникам иногда люди отказываются от прививок. Даже различные неподтверждённые информации в социальных сетях оказываются убедительнее цифр статистики, рекомендаций экспертов и врачей. В свою очередь Айжаркын Эгембердиева призывает кыргызстанцев опираться на доказательную медицину и официальные рекомендации международных и национальных организаций здравоохранения.
По её словам, самыми распространёнными заблуждениями о вакцинах являются:
- «Первый миф — что вакцины вызывают аутизм. Это утверждение научно опровергнуто. Крупные международные исследования не подтвердили связи между вакцинацией и аутизмом.
- Второй миф — что лучше переболеть, чем прививаться. Инфекционные заболевания могут приводить к серьёзным осложнениям — к пневмонии, поражению мозга, инвалидности и даже смерти. Вакцина формирует иммунитет без риска тяжёлых последствий болезни.
- Третий миф — что вакцины перегружают иммунитет. Иммунная система ребёнка ежедневно сталкивается с тысячами антигенов. Нагрузка от вакцин минимальна по сравнению с естественным контактом с инфекциями».
Кроме того, некоторые считают, что прививки ставят только детям. Многие болезни, от которых защищают вакцины (корь, краснуха, паротит, коклюш), исторически считались детскими. Именно в детских коллективах они распространяются быстрее всего и протекают наиболее остро. Поскольку массовая иммунизация начиналась с защиты подрастающего поколения, у взрослых сформировалось ложное чувство «пожизненного иммунитета» после уколов в школе.
Но эксперт поспешила сразу опровергнуть это утверждение. Как рассказала она, иммунитет – это не статичная броня, полученная в детстве, а динамичная система, которая требует «обновления» на протяжении всей жизни.
«Вакцинация важна в любом возрасте. Иммунитет, полученный в детстве, со временем может ослабевать, поэтому защита требует обновления, и во взрослом возрасте может рекомендоваться ревакцинация. Стоит отметить, что взрослым рекомендуется: ревакцинация против дифтерии и столбняка каждые 10 лет, вакцинация против гепатита B (на сегодняшний день проводится бесплатно от 21 года и выше), вакцинация против гриппа ежегодно при наличии в стране, особенно рекомендуем пожилым, людям с хроническими заболеваниями», - уточнила Айжаркын Эгембердиева.
Подготовка к вакцинации не требует строгих диет, но соблюдение простых правил помогает организму легче перенести встречу с антигеном.
«Как таковой специальной подготовки обычно не требуется, но рекомендуется приходить на вакцинацию здоровым: без высокой температуры и острых симптомов, сообщить врачу о хронических заболеваниях или аллергических реакциях, не перегреваться и не переохлаждаться в день прививки и после вакцинации оставаться под наблюдением в течение 20–30 минут. Важно понимать, что лёгкие реакции, такие как покраснение в месте укола, кратковременное повышение температуры, являются нормальной реакцией иммунной системы», - поделилась завотделом профилактики инфекционных заболеваний РЦУЗиМК.